
НАЦИОНАЛЬНЫЙ ДЕНЬ ДОНОРА В РОССИИ 2026
Проверьте свои знания из истории донорства в викторине от DonorSearch.



20 апреля 2026
КАК УСТРОЕНО ДОНОРСТВО
Первые методы стерилизации инструментов и емкостей для хранения крови появились только в конце XIX века. До этого использовались многоразовые и нестерильные металлические инструменты и стеклянные емкости.
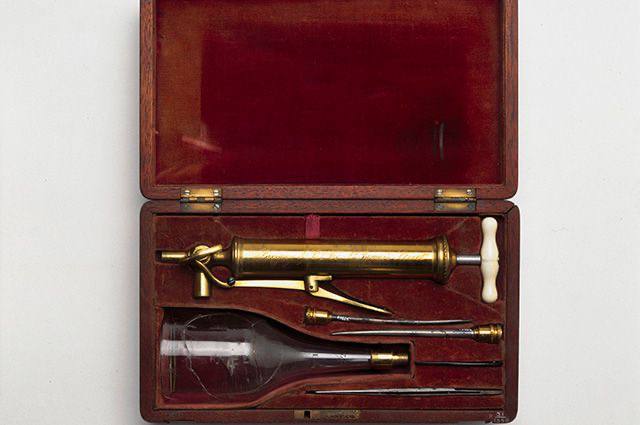

ТОГДА
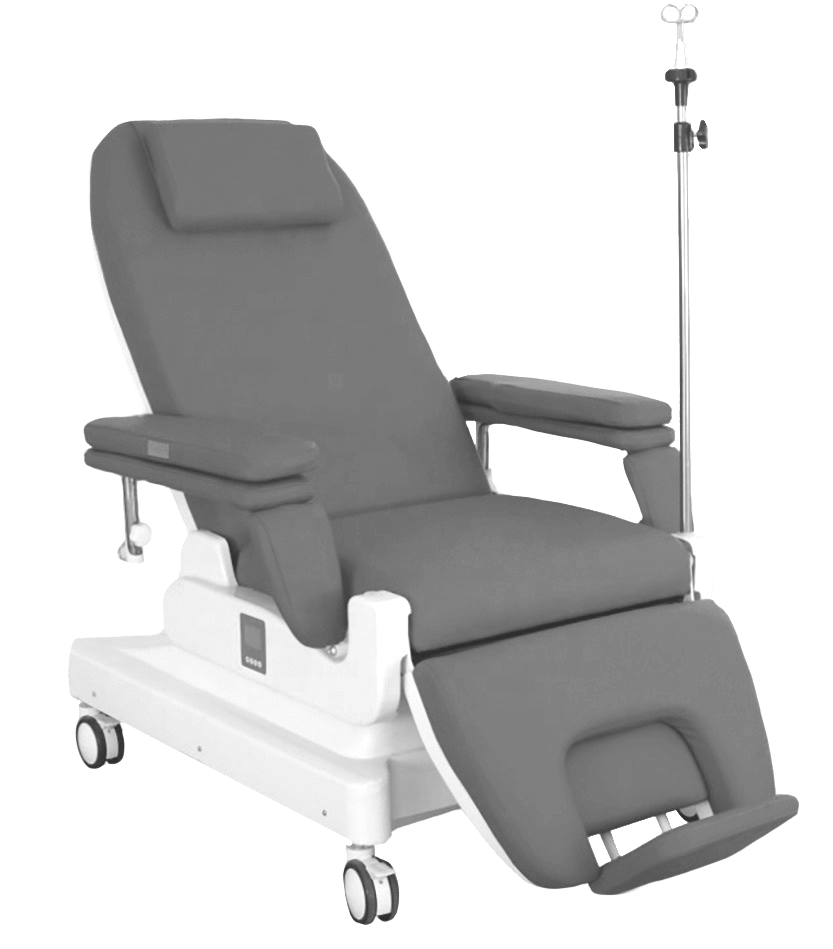
Для забора и хранения донорской крови используются только одноразовые системы, изготовленные из медицинского поливинилхлорида (ПВХ).
СЕЙЧАС


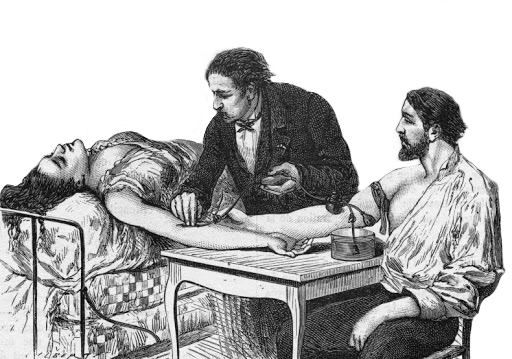
Донорскую кровь не хранили и не заготавливали заранее, а переливали напрямую от донора к реципиенту. Первые антикоагулянты и консерванты, которые позволили перейти от прямого переливания крови к непрямому, были изобретены только в начале XX века.
ТОГДА
Срок хранения компонентов крови составляет от нескольких дней до нескольких лет. Тромбоциты хранятся 5–7 дней при температуре от +22 до +25 °C при условии постоянного встряхивания, эритроциты — 35–42 дня при температуре +4 до +6 °C, свежезамороженная плазма — до 3 лет.
СЕЙЧАС



До открытия групп крови по системе AB0 и резус-фактора переливания проводились вслепую, а вероятность успешного исхода составляла около 50%.
ТОГДА
Кровь от донора к реципиенту переливают с учетом групп крови, в том числе крайне редких, резус-фактора, антигена Kell и ряда других антигенов. Перед переливанием донорскую кровь дополнительно проверяют на инфекции.
СЕЙЧАС
До 1960-х годов реципиентам переливали только цельную кровь.
ТОГДА
Реципиенту переливают не цельную кровь, а отдельные компоненты, в которых он нуждается, — плазму, эритроциты или тромбоциты. Это позволяет избежать осложнений, а также использовать кровь одного донора для помощи как минимум трем людям.
СЕЙЧАС



ПОДЕЛИТЕСЬ СТРАНИЦЕЙ С ДРУЗЬМИ


В подготовке спецпроекта участвовали
Анастасия Сутягина
ПРИ ПОДДЕРЖКЕ
